发布日期:2026-03-29 来源:科普中国
作为一名鼾症专题门诊的主诊医生,结合所学知识和多年临床实践,我发现很多人对身边或自身的睡眠存在深深的误解,而这份误解,恰恰让“美好生活”少了“优质睡眠”这一块关键拼图。有人以为“鼾声震天”就是“睡得香甜”,却不知这呼噜声,可能是身体发出的“求救信号”。
▷那些被误解的“睡的香”
在我的鼾症专题门诊,几乎每次坐诊都会听到家属这样无奈又困惑的描述:“医生,他入睡可快了,躺下没几分钟就打呼,呼噜声还特别响,我们都觉得他睡得特别香,可他自己总说醒了不解乏。” 还有不少患者自己也会一脸疑惑地问:“医生,我觉得自己睡得挺好的啊,就是有点打呼噜,睡眠时间也够,怎么白天还是没精神、老犯困呢?”
每当这时,我都需要耐心地向他们解释一个核心误区:睡得快≠睡得好。睡得快,只能说明睡眠潜伏期短,甚至从侧面反映出这个人可能存在慢性缺觉——身体因为长期处于“睡眠债”状态,才会一沾床就“秒睡”。而真正的“睡得好”,除了入睡快、睡眠时间充足,更重要的是睡眠质量高:夜间睡眠踏实,没有频繁的微觉醒,早晨醒来后能明显感受到身体和精神的恢复感,白天精力充沛、思维清晰,这才是优质的睡眠。
所以在这里,我必须明确提醒大家:睡眠打鼾对睡眠不仅没有好处,反而可能是健康的“隐形杀手”。“睡得响”往往意味着“睡得差”,如果打鼾的声音越来越响、节奏越来越不规律,甚至出现“鼾声中断、憋气”的情况,就很可能已经发展为睡眠呼吸暂停(也称“睡眠窒息”)。这种情况带来的危害远超想象:它会直接导致睡眠质量急剧下降,即便夜间睡眠时间足够长,白天依然会感到极度困倦——开会犯困、开车走神、工作效率低下,严重影响个人的社会竞争力;更危险的是,睡眠呼吸暂停还与肥胖、高血压、糖尿病、高脂血症、冠心病、脑卒中、心律失常等多种急慢性疾病密切相关,长期的夜间慢性缺氧会持续损伤全身多个器官,最严重时甚至可能在睡眠中发生猝死,酿成无法挽回的悲剧。
▷门诊见闻:形形色色的“鼾友”,藏着不为人知的健康隐患
在鼾症门诊,我见过太多被“呼噜声”困扰的人,他们的故事各不相同。
可爱的“呼噜娃”:腺样体肥大的儿童
门诊里不乏年幼的小患者,家长带孩子来就诊时,常说“孩子睡觉打呼,像个小大人,看着挺可爱的”。但实际上,儿童打鼾大多与腺样体、扁桃体肥大有关,长期打鼾会导致夜间缺氧,不仅影响睡眠质量,还会阻碍生长激素分泌,影响孩子的身高、智力发育,甚至可能导致腺样体面容(如鼻梁塌陷、嘴唇增厚、牙齿排列不齐),家长千万不能当作“可爱的表现”忽视。对于这样的儿童,我们往往会用到团队首席专家孙书臣教授创立的中医鼻病序贯疗法(SST),很多孩子可以避免口服中药,用中药外用的方式解决打鼾问题,疗效确切,受到广泛好评。
鼾声吵烦妻子的丈夫
这是门诊又一常见的场景之一,常常是夫妻一同前来,妻子一脸疲惫地抱怨:“他的呼噜声能把我从睡眠中吵醒,本来就容易失眠,一晚上醒好几次,他却睡得一无所知,看着就烦。”这类患者大多是中青年男性,打鼾自己未重视,影响家人休息,前来就诊有的会有晨起口干,白天精力不足。
打鼾憋气的司机:行走的“安全隐患”
门诊有一些患者让我印象深刻,他们说自己开车时经常犯困,哪怕是开短途也会忍不住打哈欠,甚至有几次等红灯时候好像睡着了,差点酿成交通事故。这种一般都是比较重的打鼾者,打鼾可能很多年了,而且夜间经常出现憋气的情况,虽然晚上能睡7、8个小时,但是夜间缺氧和睡眠紊乱导致白天嗜睡,这种状态下开车,无异于“带着隐患上路”,危及自己和他人的交通安全。
越减越胖的“鼾胖胖”:减肥路上的“隐形绊脚石”
还有一类患者,胖胖的想减肥,每天坚持节食、运动,却始终看不到减肥效果,为此十分焦虑。其实,他们可能忽略了一个关键问题——睡眠呼吸暂停正在“拖后腿”。睡眠呼吸暂停的初始表现多为打呼噜,随着病情加重,会出现夜间反复窒息、缺氧,这种持续的缺氧会导致身体出现激素异常,脂肪难减,容易长肉,颈部的脂肪还会加重打鼾窒息形成“越鼾越胖、越胖越鼾”的恶性循环。
▷ 怀疑有此病怎么办?科学筛查是关键
如果您或家人存在打呼噜的情况,尤其是鼾声响亮、不规律,或伴有夜间憋气、白天嗜睡、晨起不解乏等症状,建议及时到睡眠医学科或相关科室就诊,请医生进行全面评估。医生会结合以下几方面进行诊断:
1. 症状采集:详细了解患者的打鼾情况、夜间睡眠状态、白天精神状态,以及是否有高血压、糖尿病等基础疾病;
2. 体格检查:重点检查鼻腔、咽腔的结构,判断是否存在鼻中隔偏曲、扁桃体肥大、舌根后坠等导致气道狭窄的问题;
3. 辅助检查:必要时结合颅咽X线测量,明确气道狭窄的部位和程度;最核心的检查是多导睡眠监测(PSG),通过夜间连续监测,可准确判断夜间是否存在窒息、窒息的次数、血氧下降的水平,进而对睡眠呼吸暂停进行定性、定量分级,为后续治疗方案的制定提供科学依据。
这里给大家简单展示一下居家睡眠监测的情况(医生自测睡眠监测演示):
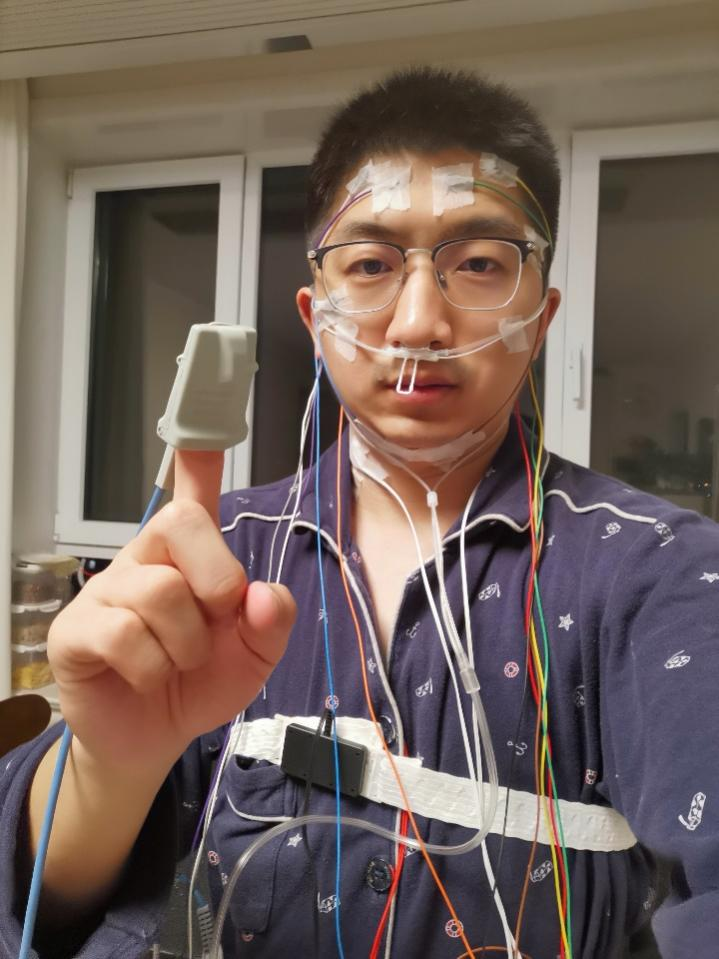
可能有朋友会担心监测设备会有不适感,其实大家完全不用焦虑——监测所用的所有传感器都无需刺入皮肤,全部都是粘贴式的,操作有专人完成,无疼痛感,就连几岁的小朋友都能轻松配合完成检查。
▷ 如果确诊了怎么办?中西医结合个性化治疗,科学干预
如果通过检查确诊为睡眠呼吸暂停,大家也不用过度恐慌。医生会根据患者的睡眠呼吸暂停次数、窒息持续时间、血氧下降情况等,进行分级(轻度、中度、重度),再结合患者的年龄、身体状况、气道结构等因素,制定个性化的治疗方案,主要包括以下几类:
1. 一般治疗(基础干预):减重,肥胖是导致睡眠呼吸暂停的重要危险因素,减轻体重可明显缓解气道狭窄,改善打鼾和缺氧症状,但是打鼾严重的人可能遇到很难减重的情况可以咨询专业医师;同时要戒烟限酒,酒精会抑制中枢神经,加重咽喉部肌肉松弛,导致气道塌陷,吸烟会刺激气道黏膜水肿,加重气道狭窄;慎用镇静催眠药物及其他可能引起或加重呼吸暂停的药物;避免过度疲劳,规律作息,保证充足的睡眠时间。
2. 体位治疗(适合轻度患者):对于轻度打鼾患者,侧卧位睡眠可减少打鼾和憋气,大家可以尝试。
3. 中医药治疗:中医认为,鼾症、睡眠呼吸暂停多与痰湿内盛、气机不畅、气道阻塞有关。医生会通过辨证论治,应用合适的中药调理体质,达到通畅气道、调畅气机、祛除痰湿的目的,改善患者夜间睡眠时的呼吸状态,缓解打鼾、憋气等症状。对于打鼾的儿童,我们还有团队首席专家孙书臣教授创立的中医鼻病序贯疗法(SST),很多孩子可以避免口服中药,用中药外用的方式解决打鼾问题,疗效确切,受到广泛好评。
4. 针灸治疗:结合鼾症、睡眠呼吸暂停的病因病机和循经规律,通过针刺特定穴位,调节脏腑功能、疏通经络、松弛咽喉部肌肉,缓解气道狭窄,从而改善症状。
5. 鼾症功法:我们结合传统养生功法进行创新,整理出一套简单易操作的鼾症保健操,患者每日坚持锻炼,可增强咽喉部肌肉力量,改善气道通畅度,缓解打鼾症状。
6. 持续正压通气治疗(一线治疗方案):是目前治疗中重度睡眠呼吸暂停的首选方法。需要在专业医疗工作者的评估下选择合适机型、面罩、调整参数,后续跟踪治疗效果。
7. 鼻咽部手术治疗:对于存在明显气道结构异常(如鼻中隔偏曲、扁桃体肥大、腺样体肥大)的患者,可通过手术矫正异常结构,拓宽气道,具体手术方式需由医生根据患者的具体情况决定。
最后需要强调的是:打呼噜≠睡得香,打呼噜也不一定就是睡眠呼吸暂停,但睡眠呼吸暂停大多会表现为打呼噜,且有轻重之分。很多人因为忽视了打鼾的危害,拖延治疗,最终导致严重的并发症,这是非常令人惋惜的。若发现自己或家人有打鼾、晨起口干、夜间憋气、白天精力不足等异常情况,建议及时前往睡眠科或相关科室问询就诊,早发现、早诊断、早干预,才能守护好自己和家人的睡眠健康。如果您被同屋人的鼾症吵得睡不着,也请善意地提醒他,及时到鼾症专题门诊看一看——这不仅是为了自己的睡眠,更是为了他的身体健康。
作者:李红岩 中国中医科学院广安门医院南区睡眠科鼾症专题门诊主治医师,世界中医药学会联合会睡眠医学专业委员会副秘书长兼常务理事
审核:孙书臣 中国中医科学院广安门医院耳鼻喉科主任医师、教授,世界中医药学会联合会睡眠医学专业委员会会长
出品:科普中国
本文封面图片来自版权图库
转载使用可能引发版权纠纷
- 评论